意识障碍促醒中心由神经康复、意识障碍促醒及高压氧医学专家虞容豪主任医师指导创建,主要针对脑外伤、脑卒中、急性脑缺血缺氧、急性一氧化碳等毒物中毒、颅内感染等各种严重脑损伤导致的意识障碍的患者,从重症监护及神经专科救治阶段就早期甚至超早期介入,在生命体征监护,或/和需要机械通气、血液净化-肾替代等器官功能支持的同时,尽早对患者的意识障碍进行干预,在意识障碍综合诊断评估的基础上,实施个体化的意识障碍综合促醒措施,以期达到使昏迷患者早期苏醒而不至迁延成为慢性意识障碍,为慢性意识障碍(俗称“植物人”)在促醒“时间窗”(脑外伤所致为3个月、非脑外伤所致为12个月)争取更多的促醒机会,并且因重症医学科、神经专科、康复医学科以及高压氧医学科等一站式多学科(MDT)救治和康复新模式的实施,而使得患者能及时得到最适宜的治疗康复而显著提高促醒率和改善功能预后。
意识障碍的诊断、评估、治疗以及康复管理至今仍是临床难题。自2004年起,虞容豪主任医师团队在国内最早成立昏迷研究组及昏迷促醒单元,2014年与多家大学成立意识障碍联合研究中心,结合临床“痛点”进行科研攻关,目前团队已在意识障碍研究方向上获国家和地方各级科研课题基金资助共9项,发表SCI及中文期刊论文各20余篇,出版专著3部,获国家发明专利1项。目前在脑机接口技术检测意识方面处于国际先进水平,在功能磁共振以及PET\CT诊断评估意识障碍方面达到国内先进水平。2014年起与艺术家团队-生命力研究共同体合作,将人文艺术引入康复医学领域,筹建国内首家艺术唤醒室,探索艺术唤醒和全人唤醒疗法,在国内首次开展了音乐唤醒治疗。至今已累计治疗意识障碍患者1600余人,其中脑外伤所致者高达80%以上。曾成功促醒因公负伤成为“植物人”的香港警察朱振国等多名香港同胞,受到省港澳地区主流媒体的广泛报道和赞誉。十六年间,虞容豪主任医师团队积累了意识障碍促醒的丰富经验,形成了具有国内先进水平的意识障碍诊疗康复特色技术群。
一、意识障碍诊断评估
意识障碍的诊断和评估目前仍属于医学的难题,虞容豪主任医师带领的意识障碍促醒团队经过16年临床研究与诊疗实践,掌握了目前国际主流的意识障碍诊断评估系列技术,包括意识障碍行为学量表、神经结构与功能影像检测、神经电生理检查以及国际前沿的脑-机接口等技术,对患者的意识状态、意识障碍分类、意识障碍程度以及意识障碍的预后进行评估与判定,动态的评定还可为意识障碍患者的治疗康复策略提供依据。
意识障碍尤其是病程大于四周的慢性意识障碍的促醒难度很大,尚缺乏特效治疗。虞容豪主任医师带领的团队早在2004年就开始进行意识障碍促醒的临床研究与诊疗实践,目前已开展多通道感觉综合刺激促醒、中西药物促醒、高压氧促醒、中医针灸促醒、神经调控促醒、音乐治疗促醒以及视听艺术促醒等系列促醒治疗技术。
属于意识康复技术之一。根据中枢神经可塑性理论,采用Rood与PNF等神经康复技术,从视觉、听觉、味觉、嗅觉、皮肤浅感觉以及本体感觉等通道,持续给予经国际多中心临床研究证明的系列化、程序化及标准化的促醒刺激,可起到确切的促醒疗效。
采用多种合理、有效的中西促醒药物组合及序贯治疗,可以增加意识恢复的机会。
神经重症导致的意识障碍早期甚至超早期的高压氧治疗可以及时纠正脑部急性缺血缺氧、减轻脑水肿、改善脑细胞供氧,促进部分功能处于功能可逆状态的细胞功能恢复,通过轴索发生新的侧支,建立新的轴突联系,激活上行网状激活系统,提高血氧张力,加速侧支循环建立,增大氧的弥散距离,改善脑的有氧代谢。具有药物和其他治疗方法无法替代的作用。利用具有重症监护和救治功能的大型高压氧舱,对神经重症患者在器官功能监测以及呼吸机支持的同时,实施早期高压氧治疗,可以发挥挽救损伤的脑组织、改善脑功能以及促醒等作用,显著改善患者的预后。

针刺治疗选用督脉、心经、心包经穴位,头面部和四肢末端穴位居多。补益脑髓,增加脑血流量,影响神经递质水平,刺激上行网状激动系统,促进意识水平改善。
神经调控技术有提高意识水平和认知功能的治疗作用,可通过神经调控的方式可以大大提高脑网络活动水平,加速意识障碍患者的脑功能恢复。意识障碍的神经调控治疗俗称“脑起搏治疗”,包括无创神经调控及有创神经调控两类。
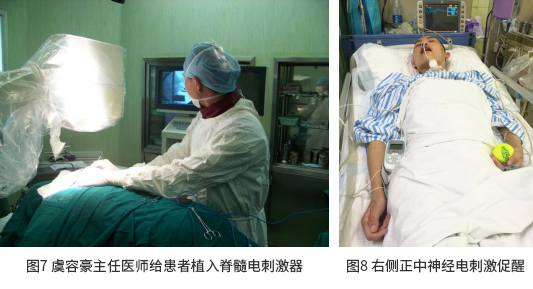
(1)无创神经调控促醒:属于意识康复技术之一。目前已开展正中神经电刺激、经耳穴迷走神经电刺激、重复经颅磁刺激以及经颅直流电刺激等促醒新技术。推荐早期使用无创的电磁刺激能提高患者大脑皮层的反应性,并有助于作出相应诊断及预后评估。
(2)有创神经调控促醒:现阶段有创神经调控是治疗意识障碍的有效手段,具有很大的探索空间,在药物治疗、保守康复治疗无明确效果的情况下,可考虑予以实施。本院目前已开展脊髓电刺激(SCS)促醒技术,目前正引进深部脑刺激手术(DBS)及迷走神经刺激(VNS)手术促醒技术。
音乐治疗能作用于对患者的生理、情绪及行为反应产生作用,音乐元素与沟通可以跨文化激发情绪情感,从而促进脑可塑性,是刺激意识障碍患者大脑活动及促进其康复的一种可行方法,同时音乐治疗还可用于意识障碍的评定,权威的MATADOC量表由主要分量表(1.视觉刺激反应、2.听觉刺激反应、3.音乐刺激意识、4.口头指令反应、5.觉醒度)、音乐参数和行为反应类型(6.对音乐的行为反应、7.音乐性行为反应)、临床信息(8.发声、9.非口语交流、10.选择、11.运动功能、12.对任务的关注、13.蓄意行为、14.情绪反应)所组成。虞容豪主任医师团队2015年起与音乐治疗师温蕴团队合作,采用共性化和个性化两种方式,在国内率先开展了意识障碍的音乐促醒治疗,取得了较好的疗效。2016年还邀请MATADOC量表编制者美国天普大学音乐治疗专家Wendy Magee前来学术交流。
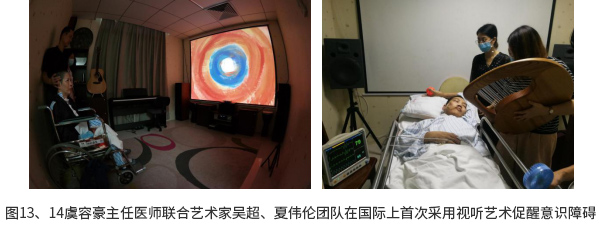
针对当前医院住院环境单调寂寥、人文关怀不足,以及促醒缺乏人文艺术的专业介入,2014年起虞容豪主任医师就与艺术家吴超、夏维伦团队合作,建立了国际上第一个视听唤醒室,在将艺术治疗应用于意识障碍促醒方面进行了有益的尝试,初步显示可以加速意识恢复、提高促醒率、改善患者脑功能预后以及有助于恢复患者的生活质量及自身价值,受到了同行及媒体的广泛关注。
意识障碍相关的重症康复是一个超早期介入的综合康复治疗体系。是在早期康复理念基础上,进一步突出神经重症康复的特点,在充分评估患者病情、有效控制原发病及并发症以及保证医疗安全前提下,尽早选用适宜的康复技术进行神经功能以及其它相关功能的康复治疗,对预防并发症、避免继发性残疾、促进功能恢复、缩短住院时间、减少医疗费用、促进患者尽早回归家庭和社会以及提高生活质量与患者尊严有着重要价值和意义。
(1)运动康复:在运动功能及肌肉、骨关节功能评定后,根据个体情况进行以下运动康复治疗。
① 运动功能改善技术:包括良肢位摆放、床上被动体位转换、关节肌肉被动牵伸;被动四肢及躯干关节活动度维持;床上被动坐位,不同角度体位适应性训练;电动斜床站立;神经肌肉电刺激。
② 肌肉骨关节康复:采用良姿位摆放、积极防治并发症、肉毒毒素局部注射、物理因子治疗以及辅具治疗等措施来预防和减轻肌痉挛。通过加强肢体与关节的被动活动以及物理因子治疗来预防和改善关节僵直。创伤后血肿的肢体部位应积极抽吸并加压包扎,对于创伤部位不要盲目进行推拿按摩,以预防和减少骨化性肌炎的发生;对已经并发了骨化性肌炎者,原则上应避免早期对局部进行温热治疗及刺激,可酌用超短波、超声波等物理治疗因子治疗。
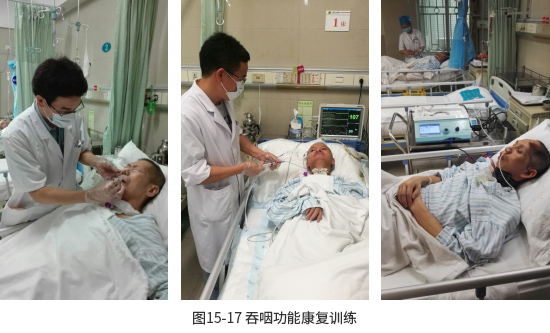
⑵吞咽康复:在吞咽功能评定以及口腔卫生管理后,根据个体情况进行以下吞咽康复治疗。
① 治疗性训练:包括口腔运动训练、感觉刺激训练、电刺激治疗、说话瓣膜佩戴以及咳嗽和呼吸训练等。
② 吞咽技术调整:可酌情采用气道保护手法和姿势调整。
③ 针刺、电针治疗:针刺和电刺激可兴奋咽喉部肌肉,防止失用性萎缩,通过刺激受损部位的脑神经,使其活性增加,反复刺激兴奋大脑的高级运动中枢,能帮助恢复和重建正常的反射弧,促进新的中枢至咽喉运动传导通路形成。
④ 唾液腺肉毒毒素注射:部分吞咽障碍因唾液分泌过多,容易造成误吸而导致反复肺部感染,经药物治疗无效者可以在超声引导下进行唾液腺肉毒毒素注射,疗效满意。
2.重症呼吸康复
在呼吸功能评定、良肢位摆放以及舒适体位摆放后,根据个体情况进行以下吞咽康复治疗。
(1)气道廓清技术:重症患者因多种因素损害纤毛-黏液系统和咳嗽能力,导致气道分泌物潴留,引起气流受限,增加感染等并发症的风险。使用气道廓清技术有效排出气道内分泌物是预防和治疗痰液潴留相关并发症的基本措施。气道廓清技术包括肺膨胀技术、气道振荡技术、手法辅助咳嗽、机械式吸入呼出装置(MIE)、气道内吸引、体位引流(PD)以及早期的被动/主动运动训练等。
(2)胸廓松动技术:用于胸壁肌群紧张的患者。
(3)呼吸训练:不同体位下的腹式呼吸和吸气肌训练(IMT)等。
(4)物理因子疗法:常用的有膈肌起搏仪治疗、低中频电疗法可用于呼吸功能障碍、呼吸肌萎缩等;高频电疗法用于呼吸系统感染。
(5)呼吸机脱机训练:早期脱机训练可增加脱机成功率,减少并发症,对改善患者预后有意义。一般用自主呼吸实验( Spontaneous Breathing Trial,SBT)评估患者自主呼吸能力,常用SBT 方法分为:T-管法、持续气道正压(CPAP) 法、低水平压力支持通气(PSV)。
(6)音乐治疗:针对重症呼吸疾病患者,通过音乐媒介给予运动音乐呼吸训练、音乐引导想象等,达到改善情绪、增强肺和免疫功能、调节自主神经、缓解疼痛。主要采用乐器法、歌曲法、音乐聆听想象法以及音乐运动法等。
(7)血滤机:血滤机是具有多重作用的机器,一是肾替代治疗功能,帮助患者达到液体平衡;二是针对脓毒血症患者,通过血滤方式进行清理体内的致炎因子,改善机体的内环境;三是调节作用,通过外面置换液和血浆进行交换,调节体内的电解质平衡。
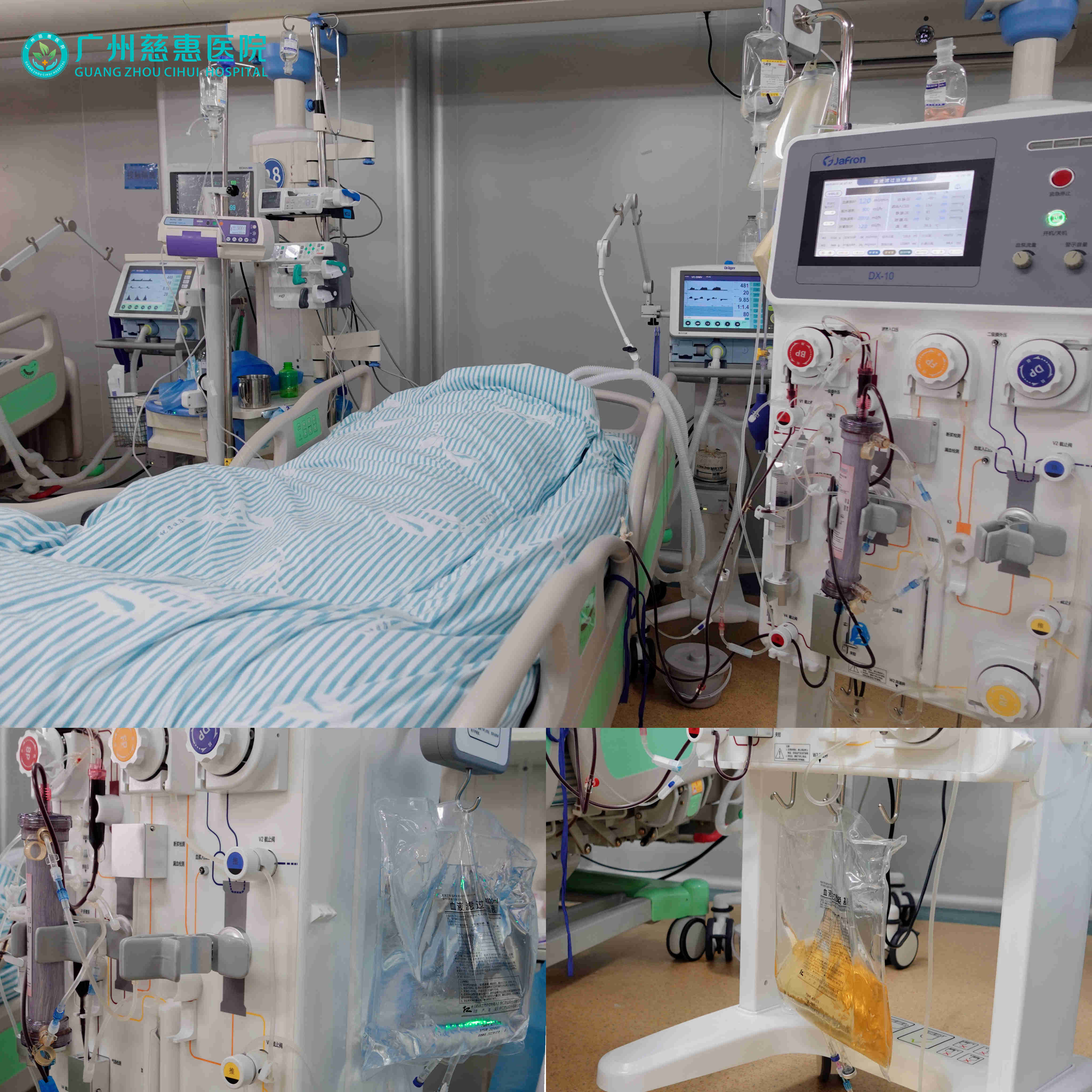
意识障碍的并发症可由脑部损伤、意识障碍以及长期卧床所引起。
意识障碍患者严重的原发性或继发性脑损伤可导致脑水肿、脑积水、阵发性交感神经过度兴奋综合征(PSH)、中枢性发热、颅内感染、癫痫、水电解质代谢紊乱等并发症,采取针对性的预防及治疗措施可提高患者生存率、保护脑组织结构与功能、增加促醒机会。
意识障碍患者被迫长期卧床,有可能引发肺部感染、压疮、深静脉血栓形成和肺栓塞、体位性低血压、心肌缺血、肌肉萎缩、关节挛缩、骨质疏松、口腔疾病、胃肠道功能紊乱泌尿系感染以及尿结石等并发症,对并发症及时进干预行可改善患者预后。
意识障碍患者多伴有营养代谢障碍及严重吞咽功能障碍而需要管饲饮食,需要根据患者个体情况对管饲饮食途径进行评估、选择鼻胃管或鼻肠管置放或微创胃肠造瘘技术,以实施营养支持和治疗,为意识和其它脑功能的恢复提供营养支持。
意识障碍患者脑部损伤严重、病情重而复杂、并发症多、患者长期卧床且伴有多系统功能障碍,涉及重症医学科、神经专科、康复医学科、高压氧医学科等多个专业,护理工作专业性强、工作强度大、需要掌握的操作技术多,一支具有较高专病护理技术的团队对意识障碍患者的综合管理十分重要。
气管切开或插管导管、口咽通气管、深静脉导管、鼻胃管或鼻肠管、胃造瘘管、脑室或腰大池引流管、胸腔引流管、腹腔引流管、膀胱造瘘管等种侵入式管道的专业规范护理,可保证各种管道的正常使用,可减少并发症及脱管意外事件的发生,为早日安全拔管创造条件。
专业规范的针对性护理,可预防或减轻长期卧床患者的可能出现的肺部感染、压疮、深静脉血栓形成和肺栓塞、体位性低血压、心肌缺血、肌肉萎缩、关节挛缩、骨质疏松、口腔疾病、胃肠道功能紊乱泌尿系感染以及尿结石等并发症。
朱某某,男,32岁。因执勤时被凶徒刺伤颈动脉大出血后呼吸心跳停止,经现场止血急救及香港某大型综合医院救治后脱离了生命危险,但继续治疗一年余后患者意识仍无明显恢复,被判定为“永久性” 植物状态,由香港特区政府联系转入原广州军区总医院由虞容豪主任医师团队负责促醒及进一步康复治疗。

入院时患者意识呈持续性植物状态(PVS),需经胃造瘘管道进食及服药、全身肌张力痉挛无法平卧及乘坐轮椅,家属的康复目标是拔除胃造瘘管、可以自己经口进食以及乘坐轮椅去室外享受新鲜空气和阳光。经虞主任为首的专家组的集体会诊讨论,实施了以高压氧、多通道感觉综合刺激、中医针刺以及无创神经调控促醒为主、结合神经康复技术及中西药物治疗的综合促醒方案。

经综合促醒及康复治疗,患者意识逐渐恢复、拔除了胃造瘘管、可自行经口进食,可乘坐轮椅外出。患者共住院治疗530天,高压氧治疗达302次。康复效果超出家属预期。患者住院期间,香港政府和警队高度重视,曾多次派出高级官员前来看望,给虞主任团队以高度评价。同时香港及本地媒体十分关注,进行了系列跟踪报道。

王某某,女,31岁。因剖腹产后呼吸心跳骤停,经香港某著名私立医院抢救后心肺复苏成功,但脑未能复苏仍处于意识障碍状态。一周后由院方联系转由虞容豪主任医师团队促醒治疗。
入院时诊断为植物状态(VS)、急性缺氧缺血性脑病、白塞氏病伴心功能损害。入院后给予生命体征监护、保护及改善心功能针对脑缺血缺氧专病治疗、超早期重症高压氧救治、早期重症康复及综合促醒治疗,高压氧治疗共180次。
入院当晚即开始高压氧治疗,5天后意识改善至微意识状态(MCS),但再发心功能衰竭,转入ICU并继续予高压氧及重症康复治疗。
3周后患者脱离微意识状态(EMCS)而苏醒,四肢可轻微活动,但双目失明、有严重认知功能障碍,给予加强神经营养及促智药物,加强认知及运动功能康复。
2个月后可搀扶下行走,视力和认知功能有所恢复,回当地医院继续康复治疗。
9个月后随访认知功能视力明显恢复,生活可自理,仅遗有轻度视物模糊及行走欠灵活。
姚某某,男,22岁。因失恋从16楼坠落致脑外伤、多脏器破裂及多处骨折昏迷近2个月,在香港某医院救治,脱离生命危险但意识未能恢复。慕名转院求助虞容豪主任医师团队进行促醒治疗。入院时诊断为特重型颅脑损伤、持续性植物状态(PVS)。给予综合促醒及系统神经康复治疗,高压氧治疗共100次。
3周后意识明显好转,右上下肢可活动。
5周天后苏醒,可较正确回答提问。
3个月后临床痊愈出院。
随访认知及言语功能恢复,生活自理,仅遗有右下肢行走不便。